Herpes, el virus que nunca te olvidará
Los casos de Carmen Lomana, Ibai Llanos y la modelo viguesa Laura Ponte muestran los efectos a largo plazo de este microbio latente | La vacuna, que financiará el Sergas, ayudará a evitarlos
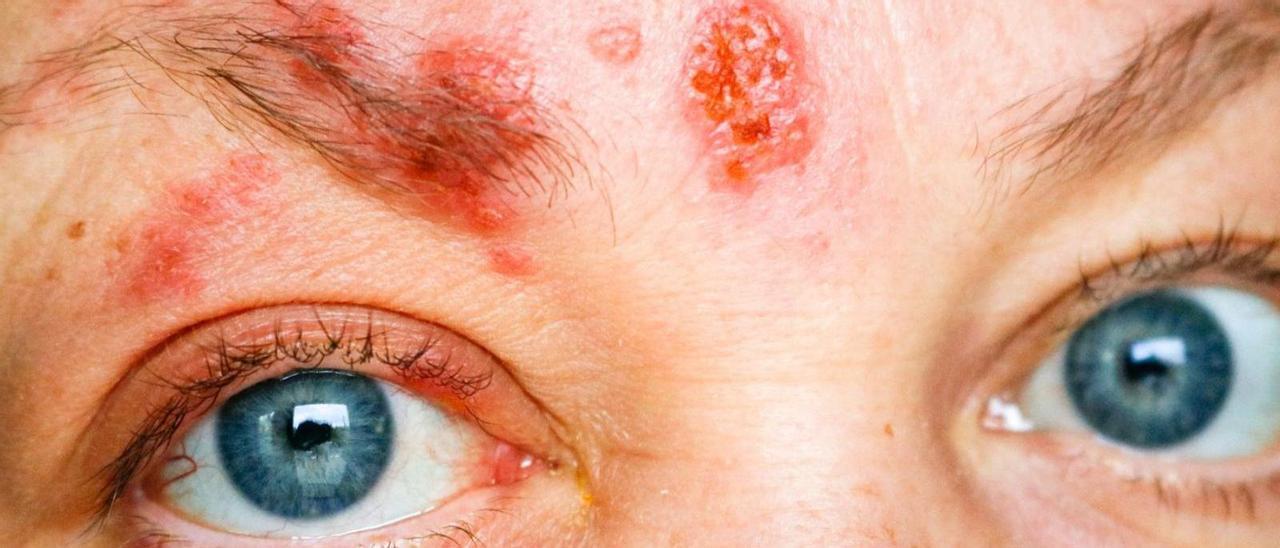
Herpes zóster oftálmico. / FDV
Los casos de Carmen Lomana, Ibai Llanos y la modelo viguesa Laura Ponte han puesto el herpes en boca de todos, aunque decirlo así suene a juego de palabras: el herpes es el causante de los calenturones que a casi todos nos han salido alguna vez en el labio inferior, pero el conocimiento popular sobre este virus a menudo acaba ahí. A partir de junio, el Sergas comenzará a administrar a la población general adulta la vacuna contra el herpes zóster, comenzando por los mayores que cumplan 65 y 80 años. Obviamente, no es una vacuna contra los calenturones.
“Los ‘calenturones’ están producidos por el virus herpes simple, que puede producir lesiones en la mucosa oral y genital o manifestaciones más graves e inusuales como meningoencefalitis, hepatitis...”, aclara la doctora Paula Sánchez Conde, del departamento de Medicina Interna del Hospital Povisa de Vigo. Hay que distinguir, pues, entre el herpes simple y el herpes zóster, dos virus del mismo grupo (herpesvirus). El segundo, usualmente conocido como “culebrilla”, es una erupción vesiculosa dolorosa que afecta a la piel. “Está producida por otro virus diferente de la familia de los herpes que es el virus varicela zóster, que tras la primoinfección (varicela) permanece latente durante años en los ganglios sensitivos espinales o del trigémino –señala la doctora Sánchez Conde–. Cuando se debilitan las defensas del individuo, el virus latente se puede reactivar, dando lugar al herpes zóster, que hasta en el 5-30% de los casos desarrolla una neuralgia postherpética con dolor persistente durante meses difícil de controlar”.
Si el virus –que porta alrededor del 90% de la población mundial latente en su sistema nervioso– afecta a la primera rama del trigémino a nivel facial, se desarrollará un herpes zoster oftálmico con potencial riesgo de complicaciones graves que pueden provocar pérdida visual. Es lo que le ocurrió a Laura Ponte. El pasado mes de junio, la modelo viguesa, de 49 años, relató en sus redes sociales que tuvo que ser operada de urgencia y que perdió la visión de su ojo derecho. Sufría una perforación en la córnea. El pasado viernes contó en la Fashion Week de Madrid que se encuentra bien y que espera recuperar pronto la vista al 100%.
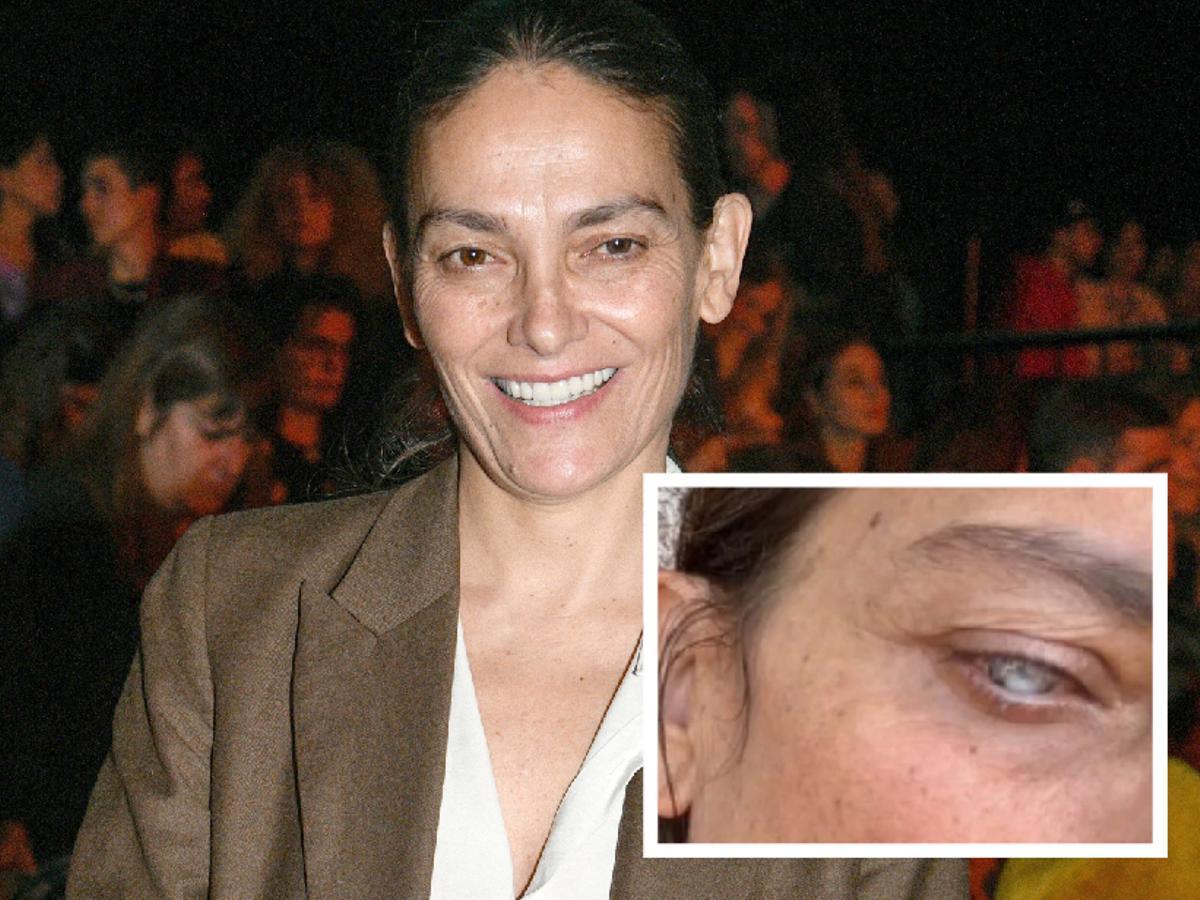
Laura Ponte, el pasado viernes. En el recuadro, su ojo derecho antes de la operación. / E.P.
También el streamer y presentador Ibai Llanos (27 años) contó el pasado año que padecía una ceguera del 70% en el ojo izquierdo causada por un herpes, aunque no aclaró si fue el zóster o el simple, que también puede provocar úlceras en la córnea.
Detalla la internista Paula Sánchez Conde que el herpes zóster oftálmico “se produce por reactivación del virus varicela zóster latente a nivel del ganglio del trigémino, con afectación a nivel de sus ramas provocando a nivel facial una erupción vesiculosa dolorosa en la frente, párpado y pirámide nasal, acompañada en más del 50% de los casos de afectación ocular. A nivel ocular puede producir desde conjuntivitis a úlceras corneales, uveítis y en casos graves disminución de agudeza visual o pérdida de visión”, añade la doctora.

Ibai Llanos. / FDV
En cuanto a Carmen Lomana, contó hace un par de semanas que, debido al herpes zóster, padecía un sarpullido y un agotamiento que no podía explicar: “De repente un día dices ‘estoy completamente agotada, no tengo energía ni fuerza’. Y empieza luego a picarte y a dolerte como si tuvieras un perro mordiéndote que no te suelta”, relató. La doctora Sánchez Conde confirma que la “culebrilla” se puede acompañar de otros síntomas generales como cefalea, fiebre, dolores musculares, cansancio o debilidad. “Además, hasta en el 5% de los casos hay recurrencias, es decir: tras resolución del cuadro pueden producirse nuevas reactivaciones con clínica similar en el futuro, por lo que sería recomendable plantear la vacunación”, recomienda.
Carmen Lomana, de 74 años, puede optar a vacunarse en Madrid, una de las comunidades donde se vacuna del herpes zóster a adultos. Galicia comenzará en junio la vacunación general –antes se vacunaba solo a inmunodeprimidos– contra el herpes zóster, una novedad que el experto en vacunas gallego Federico Martinón celebra como “otro paso más en el calendario vacunal para toda la vida de Galicia” y que supone “invertir en el futuro de las personas”.
Como indica la doctora Sánchez Conde, en individuos muy inmunodeprimidos, el virus varicela zóster puede dar lugar a complicaciones graves, como herpes zóster cutáneo diseminado, neumonitis, hepatitis o meningoencefalitis. Además, un estudio reciente concluyó que las personas con culebrilla tienen aproximadamente un 80% más de riesgo de accidente cerebrovascular que las que no tienen la enfermedad, y este riesgo se mantiene elevado hasta un año después de que se haya resuelto la erupción. La vacuna reduce significativamente estos riesgos.
–¿Las complicaciones suelen ser más graves conforme aumenta la edad de la persona?
–A partir de los 50 años se producen de forma natural y progresiva alteraciones del sistema inmunitario (inmunosenescencia) que disminuyen la capacidad del individuo para generar una respuesta defensiva frente a distintos tipos de infecciones, aumentando el riesgo de reactivación del virus herpes varicela zoster y el riesgo de desarrollar complicaciones como la neuralgia postherpética. La mayoría de los casos de herpes zóster se diagnostican en mayores de 50 años (pico máximo entre 70 y 74 años), donde también son más frecuentes otras enfermedades debilitantes (EPOC, diabetes, enfermedad renal crónica...) que aumentan el riesgo de reactivación del virus. Varios estudios han demostrado que a mayor edad existe mayor riesgo de reactivación y mayor riesgo de complicaciones. Además, independientemente de la edad las manifestaciones del virus varicela zóster son más graves en los pacientes que tienen las defensas disminuidas por enfermedades graves, como: trasplantados de médula ósea u órgano sólido a tratamiento inmunosupresor, tumores hematológicos o tumores sólidos con tratamiento quimioterápico, pacientes que reciben algunos tipos de fármacos inmunosupresores para tratamientos de enfermedades reumatológicas, enfermedades inflamatorias intestinales…
–Y ahí entra la vacuna.
–Efectivamente, en los dos grupos que comenté previamente (pacientes severamente inmunodeprimidos) o pacientes mayores de 65 años de edad se recomienda la vacunación frente al herpes zóster. Se estima que entre el 80-90% de la población ha tenido contacto con el virus varicela zóster en una o varias ocasiones a lo largo de la vida y que toda persona que haya tenido una infección natural por el virus de la varicela zóster o que haya recibido la vacuna contra la varicela está en riesgo de sufrir una reactivación del virus. El riesgo de reactivación aumenta exponencialmente con la edad a partir de los 50 años (espacialmente a partir de los 65), con la posibilidad de desarrollar herpes zóster y neuralgia postherpética como complicación más frecuente, en ocasiones invalidante por difícil control del dolor.
–¿Han aumentado los casos de herpes zóster con la pandemia? Un estudio apunta que la infección por SARS-CoV-2 puede reactivar el virus varicela zóster.
–Efectivamente, hay algún estudio publicado donde se relaciona el aumento de incidencia de herpes zóster con el antecedente de infección reciente por SARS-CoV-2. Se plantea como posible causa la “debilidad del sistema inmune” provocada en los pacientes por la infección por SARS CoV2 que favorecería la reactivación del virus varicela zóster. De todos modos, son precisos más estudios para llegar conclusiones definitivas al respecto.
Suscríbete para seguir leyendo
- Estos son los minutos que hay que caminar al día para conseguir adelgazar: muchos menos de los que te imaginas
- El sorprendente cambio físico de Ivonne Reyes tras su derrota judicial contra Pepe Navarro
- Marta Riesco anuncia que va a ser madre: "Un maravilloso viaje
- Aena se pronuncia tras el altercado de Piqué y Clara Chía en el aeropuerto de Madrid
- Un juez cervecero colombiano prueba por primera vez la Estrella Galicia y la Mahou: su clara sentencia tras la comparativa
- La rotonda de la vergüenza, en Redondela: la Guardia Civil multa mientras los conductores circulan por socavones
- Juan Carlos I obligado a alargar su estancia en Sanxenxo por problemas de salud
- “He vivido en Galicia una de las mejores experiencias gastronómicas del mundo”




